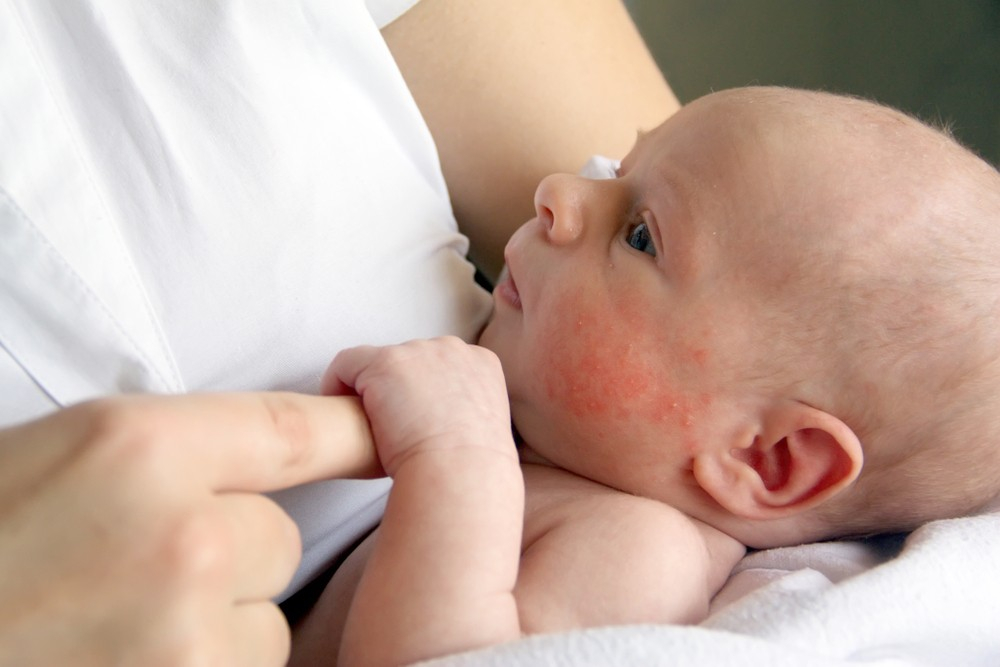
Диета при атопическом дерматите
Диета для детей при атопическом дерматите
8 особенностей заболевания
Кто в группе риска
8 правила по уходу за кожей
С каждым годом заболевание проявляется серьезнее. Недуг негативно влияет на качество жизни пациента. Оно приносит физические и моральные страдания. Поэтому вопросы диеты при атопическом дерматите у взрослых и детей всегда в топе на приеме у дерматолога.
Диета при атопическом дерматите
Соблюдение диеты при атопическом дерматите у детей и взрослых — важная часть профилактики заболевания. Она помогает держать проблему под контролем. Не следует употреблять продукты с явными аллергенами. Составляя диету при атопическом дерматите у взрослых и планируя меню, от этих продуктов лучше отказаться.
- Коровье молоко
- Яйцо
- Рыба
- Орехи (лесные, миндаль, грецкие)
- Пшеница
- Арахис
- Соя
- Ракообразные (креветки, крабы, лобстеры)
Диета для детей при атопическом дерматите
Если малыш еще грудничок, определенного режима питания должна придерживаться кормящая мать. Большинство дерматологов сходятся во мнении, что
Какие продукты нужно исключить в начале лактации
- Красные фрукты, ягоды;
- Чеснок, хрен, горчицу (они помимо прочего придают молоку неприятный запах)
- Специи, приправы
- Соусы фабричного производства;
- Консервы (содержат много сомнительных ингредиентов)
- Сырая рыба, морепродукты (суши!), икра (опасны не только аллергическими реакциями, но и возможностью отравления)
- Маринады, домашние соленья (аллергия и солевая нагрузка на почки)
- Грибы
- Орехи
- Сыр (сорта с плесенью, в обсыпке из специй и все плавленые сыры)
- Шоколад, какао, любые сладости с красителями и ароматизаторами
- Мед
- Газированные напитки
- Фастфуд
-
Не пропустите
Многие специалисты не считают, что гипоаллергенная диета необходима, особенно детям. Любая диета, ограничивая рацион и исключая из него источники витаминов, микроэлементов, может приводить к пищевой недостаточности, нарушению физического развития ребенка.
Поэтому
8 особенностей заболевания
- Отличительная черта —
ремиссия (относительное благополучие, уменьшение проявлений болезни) летом. - Пациенты, у которых диагностирован АтД, должны
состоять на диспансерном учете у дерматолога . Это необходимо для профилактики рецидивов и удлинения периодов ремиссий. - Больным с выраженной сезонностью в осенне-зимний период назначают курс ультрафиолетового облучения, витаминотерапию, прием десенсибилизирующих, антигистаминных препаратов, местных противовоспалительных средств.
- Будет ли заболевание неизбежностью или управляемым состоянием, во многом зависит от пациента, его образа жизни, мышления.
- Согласно данным мировой статистики,
30 % всех больных АтД - дети . Он относится к заболеваниям с частым дебютом в раннем детском возрасте. Так, около 45% случаев впервые диагностируются в возрасте до 6 месяцев, а у 80 % больных симптомы заболевания проявляются к 5 годам. Часто это заболевание - первый этап развития других атопических заболеваний, например аллергического ринита и/или бронхиальной астмы. - По некоторым данным
причина - генетическая «поломка» , в результате которой нарушается барьерная функция кожи, развивается воспаление, через микротрещины попадают раздражающие вещества, аллергены, бактерии, грибки и создаются благоприятные условия для аллергических реакций и инфицирования очагов на коже. Основные проявления — зуд кожи, покраснение, сухость, шелушение и утолщение (результат воспаления), чаще всего очаги локализуются на лице, шее, волосистой части головы, локтевых сгибах, в подколенных ямках.- Если заболевание длительное, в расчесы могут попадать микробы - как следствие, появляются гнойные воспаления, увеличиваются лимфатические узлы.
Кто в группе риска
Многие переносят их крайне тяжело, на этой почве у них часто возникают неврозы, депрессивные состояния. Часто они не хотят идти на контакт и соблюдать рекомендации врача. В результате болезнь приобретает более тяжелые формы.
8 правил по уходу за кожей
Взрослые постоянно чувствуют интенсивный кожный зуд, сохраняется выраженная сухость, шелушение. Высыпания на коже могут быть разнообразными (пузырьки, узелки, очаги покраснения). У большинства пациентов есть четкая связь обострений с психоэмоциональными факторами.
- Исключите физические упражнения, которые вызывают повышенное потоотделение.
- Кожа не должна соприкасаться с жесткой тканью и шерстью (предпочтителен хлопок).
- Поддерживайте в спальне прохладную температуру (не выше 20-23°С) и влажность воздуха 50-60%.
- Нельзя использовать для стирки одежды, постельного белья моющие средства с ферментными добавками. Допустимы только жидкие порошки.
- Во время мытья рекомендуется не пользоваться жесткими губками, скарбами для тела.
- Не мойтесь очень горячей водой.
- После водных процедур кожу следует промокнуть мягким полотенцем и сразу (в течение трех минут) нанести увлажняющие средства на все тело.
- Увлажняющие и смягчающие средства нужно использовать, как минимум, два раза в день. В период обострения — 3-4 раза в день. Не экономьте, наносите достаточное количество (в среднем расход для взрослого — 600 гр в неделю).