Как возникает
Основные характеристики эндометрия
Когда возникают проблемы
5 признаков острого эндометрита
Симптомы и лечение хронического эндометрита
Хронический эндометрит и беременность
Диагностика
Лечение заболевания
Хронический эндометрит и ЭКО
До 70 % женщин, столкнувшихся с проблемой зачатия, вынашивания ребенка, страдают от этого заболевания. С учетом того, что в нашей стране (и в среднем в мире) число бесплодных пар достигает 15–25 %, масштабы проблемы трудно переоценить.
Что это такое — хронический эндометрит, почему он стал таким распространенным, чем это грозит? Разобраться в этом непростом вопросе нам поможет эксперт.
Как возникает
Это патологический процесс, характеризующийся изменением структуры, функции слизистой оболочки матки (эндометрий) вследствие перенесенного воспалительного процесса. Механизм нарушения репродуктивной функции многогранен. Это нарушение экспрессии рецепторов к стероидным гормонам в эндометрии и, как следствие, изменение параметров так называемого окна имплантации. Также это нарушение микроциркуляции в слизистой матки.
Это сказывается на качестве секреторной трансформации эндометрия, которая является необходимым условием для имплантации эмбриона.
Эндометрит может быть острым и хроническим.
Основные характеристики эндометрия
- Усиленное кровоснабжение (слизистая матки пронизана множеством кровеносных сосудов, которые должны питать будущую плаценту).
- Зависимость от гормонального фона.
Подчиняясь менструальному циклу,
- При фолликулярной он растет, достигая оптимальной толщины к периоду овуляции.
- При лютеиновой под воздействием прогестерона происходит секреторная трансформация, позволяющая сделать слизистую матки пригодной для имплантации плодного яйца.
Если на этом этапе цикла оплодотворенная яйцеклетка прикрепляется к слизистой, наступает беременность. В противном случае «лишний» эндометрий сбрасывается — наступает менструация.
Когда возникают проблемы
Инфекция не может попасть в полость матки — слизистая защищена от вредного воздействия. Однако любые манипуляции, естественные и искусственные, снижающие иммунитет, нарушают защиту.
Главные факторы риска
- Роды
- Аборт
- Диагностическое выскабливание
- Гистероскопия и другие манипуляции, связанные с проникновением в матку
- Некоторые методы контрацепции (спирали и др.).
Увеличивают риск гигиенические ошибки, в частности
-
Не пропустите
5 выраженных признаков острого эндометрита
- Повышение температуры тела.
- Тахикардия.
- Гнойно-кровянистые выделения.
- Изменения в анализах крови — лейкоцитоз, увеличение СОЭ.
- Боли в нижней части живота, от ноющих до нестерпимых.
Как правило, острый развивается через три-четыре дня после родов или гинекологических манипуляций и требует лечения в стационаре (а также лечения полового партнера).
Обычно назначают антибиотики, реже требуется оперативное вмешательство. Без срочного принятия этих мер возможны грозные осложнения, вплоть
Хронический эндометрит: симптомы и лечение
Он часто протекает бессимптомно, его сложно диагностировать. В основном, с этим заболеванием сталкиваются пациентки, страдающие бесплодием.
У 35–40 % пациенток нет какие-либо клинических проявлений болезни),
- с невынашиванием беременности в малые сроки;
- с наступлением беременности;
- с несоответствием толщины эндометрия дню менструального цикла — на это указывает эхографический рисунок при УЗИ состояния органов малого таза.
Положение осложняется тем, что
Хронический эндометрит и беременность
Состояние встречается практически в ⅔ случаев бесплодия, особенно часто — при наличии трубно-перитонеального фактора. Это — причина 63 % привычных выкидышей, формируется в 100 % случаях замершей беременности.
Однако фатальной для репродуктивной функции болезнь не является — существует несколько современных стратегий, схем лечения, которые
Диагностика
Как правило, начинается с общих методов (помимо анализа истории болезни и жалоб женщины).
- С исследования мазков из влагалища, шейки матки, уретры.
- С результатов посевов на условно-патогенную флору, ПЦР-диагностики отделяемого цервикального канала, полости матки.
- С трансвагинального ультразвукового исследования органов малого таза (эхопризнаки), ряда сопутствующих исследований.
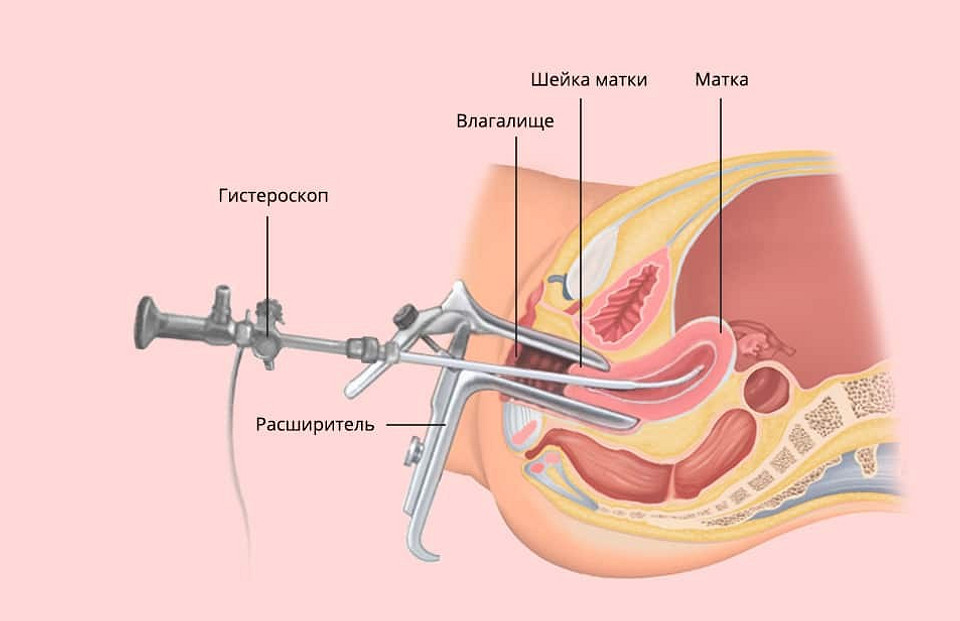
Точную картину, подтверждающую или опровергающую диагноз, может показать
В современных клиниках гистероскоп помогает вывести на экран компьютера изображение слизистой В современных клиниках гистероскоп помогает вывести на экран компьютера изображение слизистой матки с увеличением до 150 раз. Это позволяет врачу-гинекологу максимально подробно изучить поверхность эндометрия и взять биопсию из очаговых участков — крошечные кусочки ткани, которые вызывают подозрение.
Противопоказания к гистероскопии
- Любые острые воспалительные процессы органов мочеполовой системы
- Беременность на любом сроке
- Повреждения половых органов
- Обострения заболеваний других органов и систем
- Острые инфекционные состояния
Подготовка к гистероскопии
Она включает ряд обязательных исследований, которые нужно пройти перед процедурой.
- Общий и биохимический анализы крови, общий анализ мочи, коагулограмму.
- Исследование на сифилис, ВИЧ, гепатиты В и С, определение группы крови, резус-принадлежности.
- Мазок на флору из половых путей, онкоцитологию.
- ЭКГ.
- УЗИ органов малого таза.
- Флюорографию или рентген легких.
Потребуется консультация терапевта, а также других специалистов (по показаниям).
К самой операции не нужна специфическая подготовка. Приходить необходимо на голодный желудок — не есть, не пить минимум восемь часов до предполагаемого времени хирургического вмешательства.
Гистероскопия проводится под внутривенной анестезией. После того как она подействует, осуществляется расширение полости матки жидкостью. Стерильный инструмент вводят через цервикальный канал, врач ведет наблюдение за изображением на мониторе компьютера.
После манипуляции возможны кровяные выделения из влагалища. В зависимости от выполненного объема вмешательства, они могут продолжаться от нескольких дней до двух недель. Кроме того, в течение двух недель стоит воздержаться от половой жизни, активной физической нагрузки и приема ванны, а также от посещения бани, бассейна (разрешается душ).
Лечение заболевания
«Золотым стандартом» считается так называемая
Суть терапии — в выверенном чередовании гормонов, нормализующих фазы менструального цикла. При первой фазе организм насыщается эстрогенами, при второй — гестагенами, вызывающими регулярное кровотечение. Она снимает воспаление, стабилизирует эндометрий, нормализует гормональный фон, восстанавливая условия для имплантации эмбриона и наступления беременности.
Хронический эндометрит и ЭКО
Если после комплексного лечения естественная беременность не наступает, есть все показания обратиться к вспомогательным репродуктивным технологиям (ВРТ). Сегодня ЭКО — один из немногих методов, дающих очень хороший результат благодаря модификации этой процедуры — сегментации цикла экстракорпорального оплодотворения.
Развившаяся в последние годы криоконсервация, которая обеспечивает практически 100% выход замороженных эмбрионов из заморозки, позволила оптимизировать цикл ЭКО при хроническом эндометрите. Так называемая тактика Freeze All помогает разделить ключевые события ЭКО (пункцию и перенос) на два разных менструальных цикла. Это позволяет не перегружать организм лекарственными препаратами.
-
Не пропустите
В этом случае с целью подготовки эндометрия со второго–пятого дня менструального цикла назначаются препараты эстрогенов при постоянном контроле с помощью УЗИ. При достижении эндометрием определенной толщины, структуры в терапию включают препараты прогестерона — гормона, готовящего эндометрий к имплантации эмбриона. Через два–четыре дня врачи выполняют перенос размороженных эмбрионов, а затем наблюдают за пациенткой. Почти в половине случаев (до 45 %) через несколько дней анализ на ХГЧ показывает положительный результат.
Источники и литература
1. Рудакова Е.Б., Стрижова Т.В., Федорова Е.А., Сергеева И.В. Хронический эндометрит: неудачи и дефекты имплантации // Сборник тезисов XXIX Ежегодной международной конференции РАРЧ. Ростов-на-Дону, 2019. С. 70.